Le pharmacien communautaire favorise t’il le bon usage des AINS chez les personnes âgées?

Bear MD, Bartlett D, Evans P. Pharmacist Counseling and the Use of Nonsteroidal Anti-Inflammatory Drugs by Older Adults. Consult Pharm. 2017 Mar 1;32(3):161-168.
Ce que cette étude nous apprend
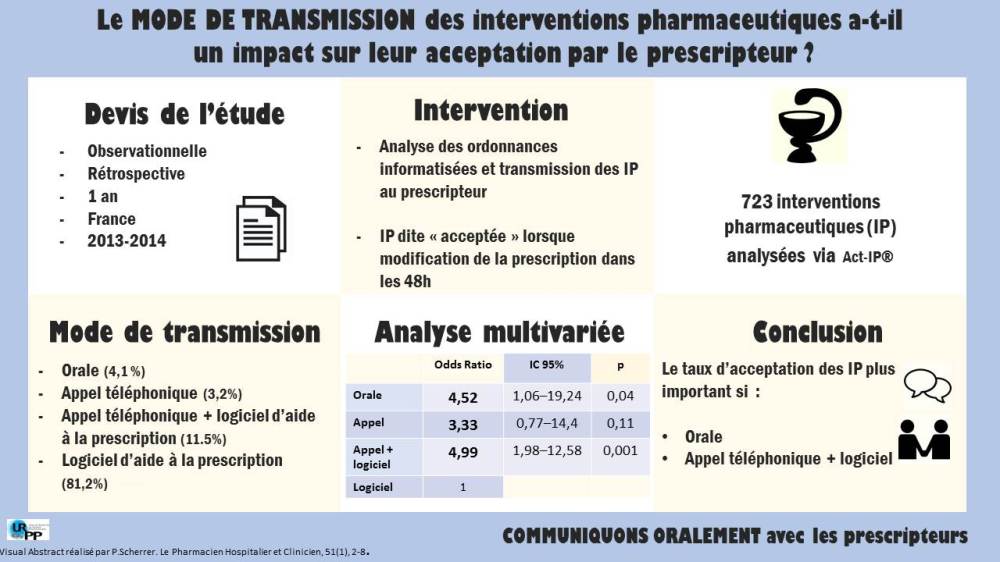
- Étude observationnelle prospective réalisée dans une pharmacie communautaire dans le Massachussetts, États-Unis.
- L’étude se déroule du 1er septembre au 31 décembre 2015 et inclus 83 patients âgés de 60 ans et plus.
- L’objectif de l’étude est de déterminer l’impact de la revue de médication pour la détection et l’usage des anti-inflammatoires non-stéroïdiens (AINS) chez les personnes âgées.
- Parmi les 83 patients inclus, 39 ont recourt aux AINS.
- Sur la base d’un questionnaire construit préalablement, pharmaciens et étudiants en pharmacie ont évalué :
- si la consommation était appropriée ou non,
- la présence d’interactions médicamenteuses (IACE, Sartan, diurétique, aspirine, IPP et anti-H2)
- la présence de comorbidités (insuffisance cardiaque, hypertension, ulcère ou saignement gastrique, insuffisance rénale)
- Les pharmaciens ont également demandé aux patients s’ils avaient reçu des conseils antérieurs sur les AINS provenant d’autres professionnels de la santé.
- Les pharmaciens ont ensuite donné des informations générales sur les risques associés aux AINS comme les effets indésirables, les indications approuvées.
- Un suivi téléphonique a été réalisé après 4 à 20 semaines afin d’évaluer l’impact de l’intervention.
- Parmi les 39/83 (47%) patients consommant des AINS, 28/39 (71,8%) patients le faisaient de façon inappropriés.
- Après l’intervention du pharmacien, le nombre de patients ayant un usage inapproprié a diminué et ne concerne plus que 19/39 patients (48,7%).
- Parmi les 18 patients qui ont bénéficié du suivi téléphonique, 13 (72,2%) avaient une meilleure compréhension des risques associés aux AINS et 15 (83,3%) recommanderait à d’autres patients de bénéficier des conseils du pharmacien sur les AINS.
- Sur les 83 patients inclus dans l’étude, 37 (44,6%) n’ont jamais reçu de conseils pharmaceutiques sur les AINS dont 20 patients sur les 39 identifiés utlisateurs d’ AINS.
Ce que nous savions déjà
- Le rôle et les retombées du pharmacien en gériatrie sont relativement bien documentés. Plusieurs études ont été publiés sur la prise en charge des patients gériatriques par le pharmacien PMID11443021, PMID17493184, PMID22642783
- On peut consulter le site Impact Pharmacie et la fiche synthèse sur la gériatrie.
Ce qu’on se pose comme question
- L’intervention ne devrait elle pas cibler un public plus large puisque des AINS sont disponibles en vente libre ?
- Quels sont les impacts de cette intervention à long terme sur les prescriptions et la consommation des AINS en vente libre?
- Quels sont les impacts de cette intervention sur les motifs de consultations médicales ou aux urgences ?
- Les résultats de l’étude seraient-ils identiques si l’échantillon de patients était plus grand ou avec un groupe contrôle?
- La détection d’interactions médicamenteuses n’a porté que sur les IACE, Sartan, diurétique, aspirine, IPP et anti-H2. Qu’en est il des autres interations auprès de cette population polymédicamentée. (Anti-aggrégrant plaquettaire, corticoides, ISRS).
- Quel était le motif de consommation des AINS afin d’identifier un profil ?
Ce que vous pouvez notamment faire
- Individualiser toute prise en charge des patients en regard des facteurs de risque individuels, du profil de sécurité d’emploi propre à chaque AINS et des préférences personnelles du patient.
-
Promouvoir l’usage des AINS à la dose minimale efficace, pendant la durée la plus courte possible et réévaluer régulièrement la nécessité et l’efficacité des prescriptions.
- Faire un conseil complet sur les AINS chez les personnes âgées et leur entourage en raison des comorbidités et de la polymédication.
- Assurer le suivi des patients pour détecter la survenue d’effets indésirables.
- Sensibiliser les patients aux dangers potentiels liés aux médicaments en vente libre.
Auteur : Sarah Pelletier, Éléonore Ferrand
Création : 4 août 2017