Le pharmacien améliore-t-il le suivi des patients diabétiques en milieu rural ?
Ce que cette étude nous apprend
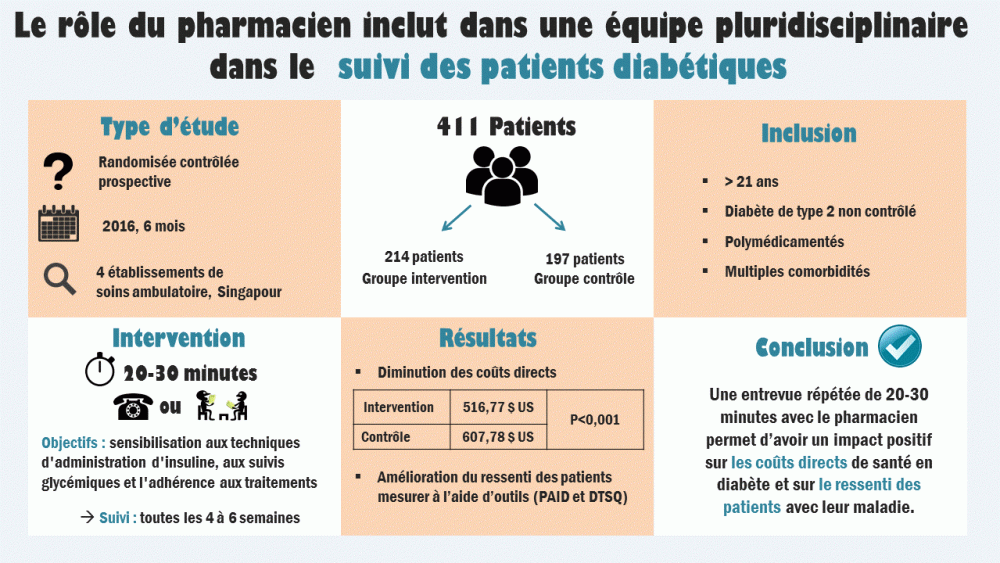
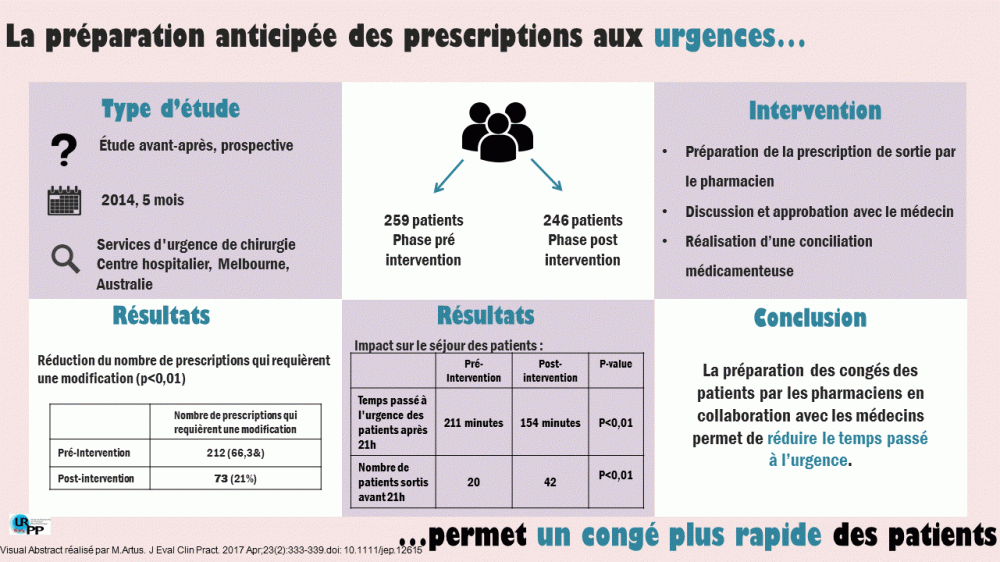
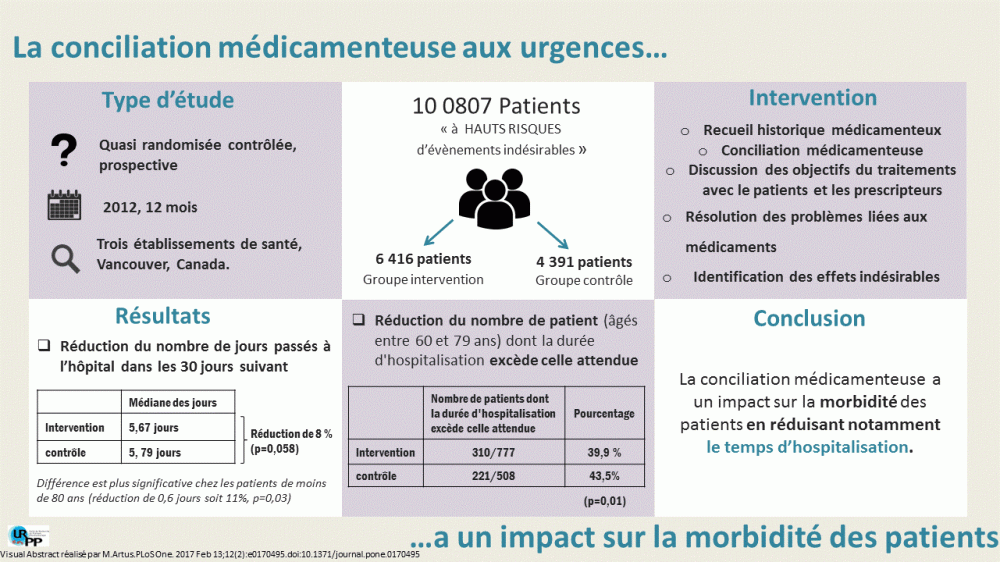
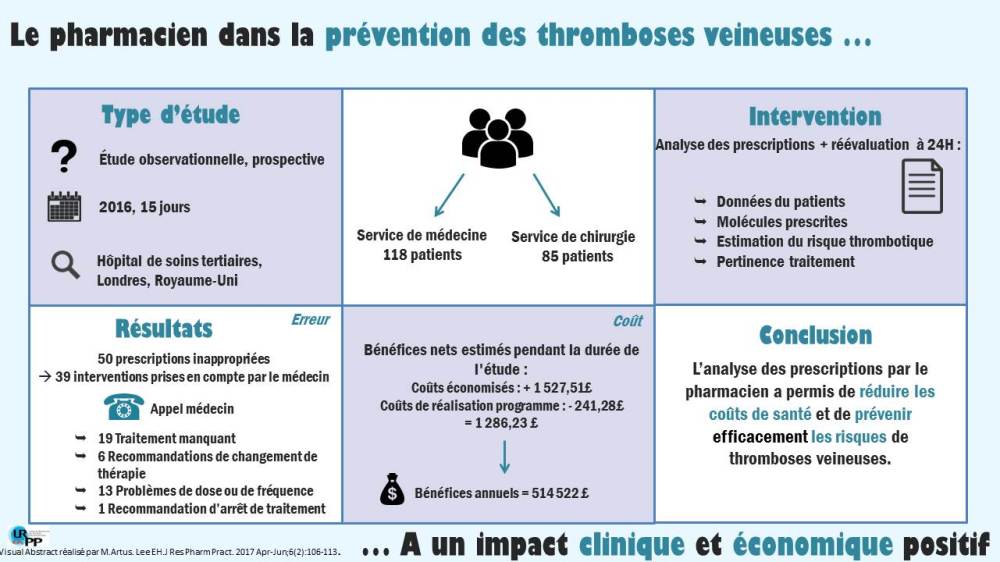
- Étude rétrospective, avant-après dans un établissement de santé militaire en milieu rural, Jackson, Tennessee, États-Unis
- L’étude inclut 86 patients diabétiques de type 2 âgés de 18 et plus, avec un taux initial d’HbA1c >8%, recevant des soins à la clinique incluant les pharmaciens entre janvier 2012 et janvier 2014.
- L’objectif de l’étude est d’évaluer l’impact du pharmacien sur le contrôle des glycémies chez les patients atteints de diabète de type 2.
- L’intervention du pharmacien consistait à des entrevues de 20 à 30 minutes avec les patients toutes les 2 à 4 semaines au départ, puis toutes les 4 à 12 semaines par la suite, selon la gravité de la pathologie. Le pharmacien procédait aussi à l’ajustement de la thérapie et procédait à des entrevues éducatives (p. ex : concernant la diète, l’exercice, la cessation tabagique, l’importance de l’observance)
- L’intervention du pharmacien est associée à un meilleur contrôle glycémique. On observe une diminution moyenne significative de 2,8% de l’HbA1c suite à l’intervention; Avant l’intervention : 10.5 ± 2.0 et après l’intervention : 7.7 ± 1.4 (p<0,001). Un an après l’arrêt de l’intervention du pharmacien, on remarque une augmentation moyenne de l’HbA1c de 7,6±1,6 à 8,7±2,1 (p = 0,001).
- L’intervention du pharmacien montre également un impact positif et significatif sur la diminution de la pression artérielle diastolique (p = 0,001), du cholestérol total (p = 0,001) et des triglycérides (p = 0,036) après l’intervention.
Ce que nous savions déjà
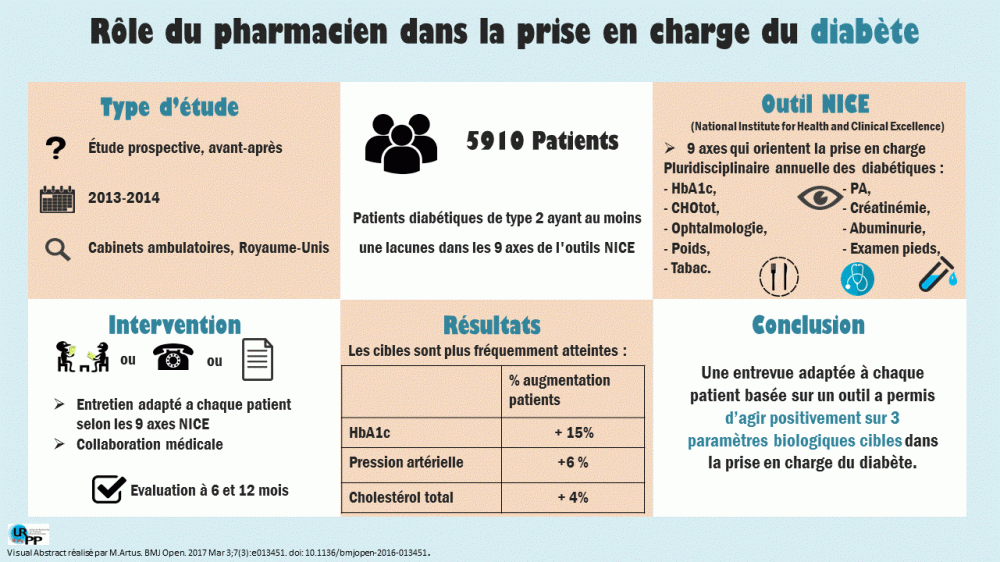
- Les rôles et les retombées du pharmacien dans la prise en charge des patients diabétiques sont bien documentés. Nous avons recensé plusieurs études indexées démontrant simultanément une amélioration significative de l’HbA1c, de la pression artérielle et du cholestérol total : PMID23261899, PMID27015049, PMID16791717, PMID18359731, PMID15031417
- On peut consulter le site Impact Pharmacie et la fiche de synthèse Diabète
Ce qu’on se pose comme questions
- D’autres facteurs peuvent-ils être à l’origine de l’augmentation de l’HbA1c après l’arrêt de l’intervention ?
- Pourrait-on généraliser les résultats de cette étude réalisée en milieu rural qui a inclut majoritairement des patients âgés Caucasiens et Africains ?
- Les résultats auraient-ils été différents en présence d’un groupe contrôle ?
- Quel était la fréquence d’ajustement ou des modifications des thérapies chez ces patients en regard des résultats obtenus?
Ce que vous pouvez notamment faire
- Assurer un suivi des patients diabétiques au long cours en ville où à l’hôpital.
- Partager davantage votre rôle et vos retombées dans la prise en charge du diabète.
Auteurs : Mathilde Artus, Éléonore Ferrand, Kristina Bourdeau
Création : 25 avril 2019